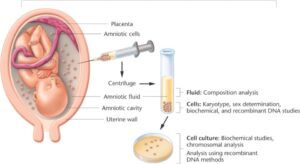
متداول ترین روش تشخیص ژنتیکی پیش از تولد
آمنیوسنتز چیست؟ یک تکنیک پزشکی است که برای تشخیص پیش از تولد مورد استفاده قرار می گیرد و متداول ترین روش برای تشخیص ژنتیکی پیش از تولد محسوب می شود که با ایجاد منفذ در دیواره شکم یا رحم به منظور برداشت مایع آمنیوتیک برای درک اینکه آیا نوزاد در معرض خطر نقص است یا خیر انجام می پذیرد.
این تکنیک از دهه ۱۹۳۰ به کار گرفته شده و در ابتدای دهه ۱۹۵۰ در ارزیابی پیش از تولد حساسیت Rh استفاده می شد. یک رویکرد کلیدی که پایه و اساس آنالیز سیتوژنتیک پیش از تولد را تشکیل داد، کشف توانایی تعیین جنسیت بر اساس بروز کروماتین جنسی در هسته های اسمیر به دست آمده از موکوس دهان بود.
با پیشرفت در روش های آزمایشگاهی مانند تکنیک استریل(plasticwar)، محیط های کشت غنی شده، برداشت خودکار و سیستم تصویر برداری، مدت زمان مورد نیاز برای گزارش نتایج آمنیوسنتز امروز به طور چشمگیری از چندین هفته در دهه ی ۱۹۷۰ تا ۱۹۸۰ به کمتر از یک هفته در بعضی از آزمایشگاه ها کاهش پیدا کرده است، از طرفی هزینه ی این تست آزمایشگاهی به دلیل افزایش کارایی و رقابت کاهش یافته است.
بنابراین تشخیص پیش از تولد به واسطه این تست انجام می شود و احتمالا تا زمانی که یک روش غیر تهاجمی و مقرون به صرفه به لحاظ اقتصادی توسعه پیدا کند، باقی می ماند. پس از تهیه مایع آمنیوتیک، برای تشخیص اختلالات کروموزومی و سایر بیماری ها تست های مختلفی نیز انجام می شود. میزان دقت آمنیوسنتز برای تشخیص ناهنجاری های کروموزومی بیش از ۹۹ درصد است. این میزان اخیرا به واسطه استفاده از تکنیک fish و پروب های اختصاصی کروموزوم افزایش پیدا کرده است.
آزمایش متداول: ۱۵تا ۲۴ هفته پس از بارداری
Midtrimester تحت عنوان هفته ی ۱۵ ام تا هفته ۲۴ ام بارداری تعریف شده که بهینه ترین زمان برای انجام تست است. خطراتی که مرتبط با آمنیوسنتز در هفته ی پانزدهم تا هفته ی بیست و چهارم بارداری مانند نشت مایع، درد، خونریزی، عفونت و سقط جنین است. خطر سقط جنین به دنبال انجام آزمایش در Midtrimester، به تجربه پزشک، تعداد دفعات ورود و اندازه سوزن و همچنین فاکتورهای دیگر مرتبط است.
خطرات و عوارض:
زایمان زودرس، آسیب به جنین و بیماری های مربوط به Rh مادر، احتمال سقط جنین
انجام تست، زودتر از زمان مناسب باعث آسیب به جنین می شود. بعضی از مشاورین ژنتیک و پزشکان میزان خطر آمنیوسنتز نسبت به خطر ناهنجاری کروموزومی جنین و اثر استفاده از آن را مشاوره می دهند. در این صورت یک زن با خطر آمنیوسنتز نسبت به خطر ناهنجاری کروموزومی جنینی ۱ در ۲۰۰، ممکن است فرآیند آمنیوسنتز با خطر ۱ در ۱۰۰ را قبول یا رد کند.
آمنیوسنتز اولیه:
به دلیل تداوم خواسته بخش وسیعی از جامعه مبنی بر فراهم کردن و دریافت تشخیص پیش از تولد حاملگی زودرس بدون برخی از خطرها و محدودیت های مرتبط با CVS، گرایش به سمت آمنیوسنتز اولیه در دهه ۱۹۸۰ افزایش پیدا کرد. افزایش در پیشرفت تکنولوژی اولتراسونیک، هم تصویر برداری اولیه از جنین ها رو با احتمال بیشتری ممکن ساخت و هم باعث افزایش میزان اطمینان پزشکان در استفاده از این روش شد.
علاوه براین، فرصتی برای اندازه گیری استیل کولین استراز و آلفا فیتوپروتئین موجود در مایع آمنیوتیک فراهم شد که با (CVS) امکانی برای آن وجود نداشت. آمنیوسنتز اولیه معمولا به عنوان موردی توصیف می شود که قبل از هفته ی ۱۵ حاملگی اتفاق خواهد افتاد. البته خطر های حقیقی به نظر می رسد که در نتیجه سن حاملگی و کمتر مرتبط با روش انجام شده باشند. درست است که آمنیوسنتز اولیه شبیه به آمنیوسنتز در midtrimester است، با این وجود متخصصان به چندین چالش منحصر به فرد در آن اشاره کردند، که شامل گستردگی بیشتر جفت، حجم کم مایع آمنیوتیک و عدم اتصال کامل غشای آمنیوتیک به دیواره رحم منجر به اختلالات گزارش شده توسط پزشکان متعدد می شود.

برای شرکت در دوره های تخصصی کارآموزی سیتوژنتیک و کاریوتایپ خون
از طریق لینک دوره های آموزشی تخصصی آزمایشگاه می توانید اقدام نمایید
علل مهم برای انجام تست آمنیوسنتز چیست؟
سطح غیر طبیعی مارکرهای بیوشیمیایی، نتایج غیر طبیعی در سونوگرافی، سن مادر، حاملگی هایی با ریسک ناهنجاری های کروموزومی، سابقه فامیلی مثبت برای اختلالات ژنتیکی
چه افرادی کاندید استفاده از تست آمنیوسنتز می شوند؟
این تست برای همه زنان باردار توصیه نمی شود و برای مادرانی که سن بالای ۳۵ سال دارند یا سابقه به دنیا آوردن کودک مبتلا به ناهنجاری کروموزومی، سقط های زود هنگام، سابقه خانوادگی و یا افرادی که در بررسی غربالگری سه ماهه اول، بارداری های پر خطر یا مشکوک به جنین دارای سندرم داون یا ناهنجاری کروموزومی دارند، برای تعیین وضعیت جنین در رابطه با ابتلا به بیماری های ژنتیکی توسط متخصص زنان درخواست می شود.
همچنین از این آزمایش برای تشخیص تکامل ریه جنین و تشخیص پره ناتال هم استفاده می شود. در اوایل بارداری نیز برای تشخیص ناهنجاری .های کروموزومی و مشکلات جنینی دیگر هم استفاده می شود همانند سندرم X شکننده، تریزومی ۱۳(سندرم پاتو)، تریزومی۱۸ (سندرم ادوارد)، تریزومی ۲۱ (سندرم داون)، نقص لوله عصبی.
از هر پنج زن یک نفر دارای گروه خونی رزوس منفی است بنابراین برای جلوگیری از عارضه بیماری رزوس (جایی که مادر برای جنین پادتن میسازد) به نیاز به تزریق Anti-D می باشد.
مقایسه تست آمنیوسنتز و CVS
در آمنیوسنتز سلول های پوستی نوزاد که در مایع آمنیوتیک شناور هستند و برای تجزیه و تحلیل رشد می کنند بنابراین نتیجه مستقیم از جنین است. همچنین کمترین خطر را نسبت به هر آزمایش تشخیصی دیگری دارد.
خطر سنی مادر برای تولد نوزاد زنده با سندرم داون:
سن مادر > 35 سال، احتمال 1 در 380
سن مادر > 37 سال، احتمال 1 در 240
سن مادر > 38 سال، احتمال 1 در 190
سن مادر > 40 سال، احتمال 1 در 100
سن مادر > 45 سال، احتمال 1 در 30
آزمایشهای DNA
برخی از اختلالات جدی مانند فیبروز کیستیک یا دیستروفی عضلانی دوشن را پوشش میدهد. این ها آزمایشات ژنی فردی هستند و زمانی انجام می شوند که خطر شناخته شده ای از اختلال خاصی وجود داشته باشد. نمونه برداری از پرزهای کوریونی CVS روش انتخابی برای آزمایشهای DNA است، اما آزمایشهای DNA بخشی از یک CVS روتین نیست. اگرچه سالها پیش از آمنیوسنتز برای تشخیص اسپینا بیفیدا استفاده میشد، اما اکنون با سونوگرافی تشخیص داده میشود.
تفاوت دو روش در نمونه گیری
نمونه برداری آمنیوسنتز
سطح پوست با مواد ضد عفونی کننده پاک می شود. سپس یک سوزن ظریف تحت هدایت امواج اولتراسوند از طریق پوست عبور داده می شود و به مایعی که اطراف کودک را احاطه کرده است فرو می رود. این به این دلیل است که بتوان از مایع آمنیوتیک نمونه برداری کرد. انجام این تست دردناکتر از آزمایش خون نیست، اگرچه ممکن است دیواره شکم بعد از آن مقداری درد داشته یاشد.
نمونه برداری از پرزهای کوریونی از طریق دیواره شکم (Trans Abdominal CVS):
این متد رایج CVS است. پوست با ضد عفونی کننده شسته داده می شود، سپس مقداری بی حس کننده موضعی روی پوست مالیده می شود . یک سوزن از طریق پوست به جفت، تحت هدایت اولتراسوند وارد می شود. نمونه جفت از طریق سوزن با مکش ملایم کشیده می شود. گاهی اوقات، اگر نمونه برای آزمایش های خاص مورد نیاز کافی نباشد، یک نمونه گیری مجدد مورد نیاز است.
نمونه برداری از پرزهای کوریونی از طریق گردن رحم (Trans Cervical CVS):
در حال حاضر به ندرت استفاده می شود. این روش شبیه انجام تست پاپ اسمیر است، اگرچه کمی بیشتر طول می کشد. هنگامی که ترکیبی از شرایطی که ممکن است نمونه گیری شکمی را غیرممکن یا دشوار می کند مفید است. این روش بعد از گذشت 11 و نیم هفته از بارداری قابل اجرا نیست.
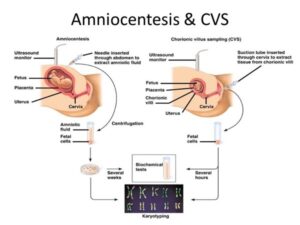
خطرات CVS و آمنیوسنتز چیست؟
هر دو تست تهاجمی هستند بنابراین خطر اصلی احتمال سقط جنین است. برای تست نمونه برداری از پرزهای کوریونی تقریباً 1٪ برای تست آمنیوسنتز تقریبا ½٪ (1 در 200 زمانی که توسط یک پزشک سونوگرافی با تجربه انجام می شود) است.
انتخاب این روش به ترجیح فرد و نظر پزشک با در نظر گرفتن میزان خطر، سطح اضطراب فرد باردار و مدت زمان در دسترس بستگی دارد. مزیت CVS مشخص شدن سریعتر نتیجه و مزیت آمنیوسنتز دقت بیشتر تست می باشد.
بیشتر بخوانید: